
La caja torácica está formada por 12 pares de costillas que articulan por detrás con las vértebras. Por delante, las siete primeras articulan por delante con el esternón; las costillas 8, 9 y 10 se van uniendo entre ellas y forman el reborde costal; las 11 y 12 son flotantes.
El diafragma
es el músculo más importante para efectuar la respiración. Durante la
inspiración, los músculos intercostales expanden el tórax en el diámetro
anteroposterior y el diafragma, al contraerse, desciende, y aumenta la altura torácica.
Al descender el diafragma comprime las vísceras abdominales y el abdomen
protruye.
En el interior de la caja torácica se encuentran los
pulmones, y en el medio se ubica el mediastino con el corazón, esófago,
tráquea, ganglios linfáticos, timo, aorta, vena cava superior e inferior.
El pulmón derecho es más grueso, corto y vertical, y, por lo
mismo, está más expuesto a la aspiración de cuerpos extraños. Los bronquios
siguen dividiéndose hasta llegar a nivel de bronquíolos y finalmente alvéolos.
Es en estas estructuras en donde ocurre el intercambio gaseoso (se capta
oxígeno que viene del aire exterior y se libera anhídrido carbónico).
La sangre llega por la arteria pulmonar y vuelve oxigenada al
corazón por las venas pulmonares. Los pulmones también reciben sangre por
arterias bronquiales que vienen de la circulación sistémica y que se devuelve
por las venas pulmonares.
Los pulmones están cubiertos por las pleuras: la hoja
visceral adosada a los pulmones y la parietal, adosada a la pared interior de
la caja torácica. Entre ambas queda un espacio virtual. Las pleuras se
encuentran adosadas entre sí y se desplazan con la respiración ya que
normalmente existe una fina capa de líquido que las lubrica.
Ubicamos las
líneas del tórax anteriores:
Ø La línea
medioesternal pasa vertical por la mitad del esternón.
Ø La línea
medioclavicular (derecha e izquierda) es vertical a la línea medioesternal y
pasa por la mitad de las clavículas.
Ø Se
distingue la línea axilar anterior, que corre verticalmente y pasa por la parte
anterior del pliegue axilar.
Líneas posteriores:
Ø La línea vertebral
media que pasa vertical a la columna vertebral.
Ø La línea escapular
media es vertical a la línea vertebral y pasa por la mitad de las escapulas.
Ø La línea
axilar posterior, es paralela a la anterior y pasa por la parte posterior del
pliegue axilar.
En los
lados:
Ø la línea
axilar media, es paralela a las anteriores y pasa por la parte media del
pliegue axilar.
Y la línea transversa que se utiliza como referencia de los
espacios intercostales.
Inspección.
Para la inspección del tórax el médico se coloca al lado derecho y detrás del paciente.

Se debe examinar:
Ø La simetría
Ø Tamaño
Ø La forma
del tórax
Ø Red venosa superficial
Ø El tipo de
respiración
Ø La frecuencia
respiratoria
En cuadros de obstrucción de las vías aéreas se puede
observar, en cada inspiración, una retracción del hueco supraesternal que se
conoce como tiraje; también puede ocurrir una retracción de los espacios
intercostales y la línea subcostal. En niños con dificultad respiratoria se
observa una elevación de las alas de la nariz que se conoce como aleteo
nasal.
Una observación rápida demuestra que, al inspirar las clavículas
se elevan, la caja torácica se ensancha lateralmente y hay un movimiento de expansión
de la pared abdominal a consecuencia del descenso del diafragma. El movimiento
abdominal es más intenso en hombres que en mujeres.
La frecuencia respiratoria varía entre 16 y 20 respiraciones
por minuto.
Auscultación.


EN EL PULMóN:
Consiste en escuchar tres tipos de ruidos:
Ø Los
normales que se generan con la respiración
Ø Los
agregados (o adventicios) que se agregan en condiciones anormales
Ø La forma
como se transmite la voz normal y la que es pronunciada en forma de susurro o
cuchicheo.
Los ruidos pulmonares se originan debido al paso de aire por
las vías aéreas en la medida que se generen flujos turbulentos. Esto depende de
la velocidad del flujo y de condiciones que impiden un flujo laminar, como
ocurre en la laringe y la bifurcación de los bronquios mayores, lobares y
segmentarios. A medida que los bronquios se dividen, el área de sección va
aumentando, y como consecuencia, la velocidad del flujo disminuye. Cerca de los
alvéolos el flujo es laminar y no genera ruidos.
De acuerdo a diferentes estudios, los ruidos que se auscultan
en la superficie de la pared torácica se generan en los bronquios mayores,
principalmente lobares y segmentarios. Los ruidos que llegan a la periferia son
de baja frecuencia ya que el pulmón sirve de filtro para los sonidos de alta
frecuencia.
Conviene tener un orden para auscultar los pulmones de modo
de cubrir todos los sectores, sin olvidar de auscultar debajo de las axilas. Se
van comparando sectores homólogos para descubrir diferencias entre un lado y el
otro. A veces ocurre una cierta dificultad para saber si los ruidos están
aumentados a un lado, o disminuidos al otro. Para desplazar las escápulas hacia
los lados se le pide al paciente que cruce los brazos por delante.
El examen se puede efectuar estando el paciente de pie,
sentado o acostado, pero sentándolo al momento de examinar la espalda. Al
examinar al paciente acostado se hacen más notorias las sibilancias y en la
mujer la interferencia de las mamas es menor.
Habitualmente se ausculta con la membrana del estetoscopio.
Se le solicita al paciente que respire por la boca, efectuando inspiraciones
lentas y de mayor profundidad que lo normal. Esto puede llevar a una
hiperventilación y alcalosis respiratoria y el paciente sentir mareos o
parestesias, por lo que, a ratos, conviene dejarlo descansar. En pacientes
varones con muchos vellos se pueden generar ruidos agregados por esta
condición. Si llegara a interferir, se puede recurrir a presionar más con el
estetoscopio, o mojar los vellos, o auscultar al paciente sobre una camiseta o
camisa delgada. Nunca debe auscultarse a través de ropa más gruesa.

EN EL CORAZóN:
Soplos y otros ruidos cardíacos
Un soplo es un ruido silbante, chirriante o áspero que se escucha durante un latido cardíaco. El ruido es ocasionado por un flujo sanguíneo turbulento (desigual) a través de las válvulas cardíacas o cerca del corazón.
Los soplos pueden suceder por muchas razones, por ejemplo:
Ø Cuando una válvula no se cierra bien y la sangre se devuelve (regurgitación).

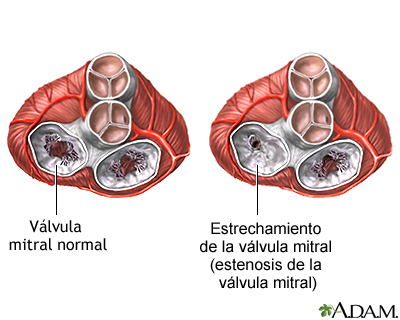
Ø Cuando la sangre fluye a través de una válvula estrecha o rígida (estenosis).
Hay varias maneras en las cuales un médico puede describir un soplo:
Los soplos se clasifican (o "gradúan") según qué tan fuerte suenen en el estetoscopio. Esta clasificación se da en una escala. El grado I es un soplo apenas perceptible. Un ejemplo de la descripción de un soplo es el "soplo grado II/VI" (esto significa que el soplo es grado 2 en una escala de 1 a 6).
Además, un soplo se describe de acuerdo con la etapa del latido cardíaco cuando dicho soplo se escucha. Un soplo cardíaco se puede describir como sistólico o diastólico.
Cuando un soplo es más notorio, el médico puede sentirlo con la palma de la mano sobre el corazón, a esto se le llama Thrill.

Muchos soplos cardíacos son inofensivos. Estos tipos de soplos se denominan soplos inocentes. No causarán ningún síntoma ni problema y no necesitan tratamiento.
Otros soplos cardíacos pueden indicar una anomalía en el corazón.
Estos soplos anormales pueden ser causados por:
Ø Problemas de la válvula aórtica (regurgitación aórtica, estenosis aórtica)
Ø Problemas con la válvula mitral (regurgitación mitral crónica o aguda, estenosis mitral)
Ø Miocardiopatía hipertrófica (estenosis subaórtica, hipertrófica e idiopática)
Ø Regurgitación pulmonar (reflujo de sangre hacia el ventrículo derecho, causado por la imposibilidad de la válvula pulmonar para cerrarse completamente)
Ø Estenosis de la válvula pulmonar
Ø Problemas con la válvula tricúspide (regurgitación tricuspídea, estenosis tricuspídea)
Los soplos significativos en los niños son más probablemente ocasionados por:
Ø Retorno venoso pulmonar anómalo (formación anómala de las venas pulmonares)

Ø Comunicación interauricular (CIA)

Ø Coartación aórtica

Ø Conducto arterial persistente (CAP)

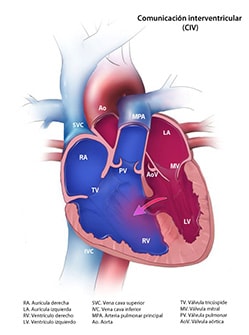
Ø Comunicación interventricular (CIV)
Palpación.

Mediante la palpación se pueden sentir vibraciones que se
generan en el interior del tórax (p.ej.: cuando el paciente habla). Se siente
una discreta cosquilla en la mano (habitualmente se usa toda la palma de la
mano o el borde cubital). Se le solicita al paciente que repita números o
palabras (p.ej.: treinta y tres). Conviene tener un método para recorrer y
comparar los distintos sectores del tórax.
La sensación táctil
que se logre depende de varios aspectos: la intensidad y las características
del ruido (p.ej.: el tono de la voz), la zona que se palpa (p.ej.: cerca de la
tráquea se siente más fuerte), el grosor de la grasa subcutánea, la integridad
del tejido pulmonar, y elementos que se interpongan entre los grandes bronquios
y la pared del tórax (p.ej.: si hay aire o líquido en la cavidad pleural, la
vibración se siente débil o ausente; si existe una condensación neumónica, se
palpa más claramente).
Se llama frémito a
las vibraciones que se logran palpar, y que, en términos generales, pueden
tener distinto origen: la transmisión de la voz, algunos ruidos pulmonares, el
roce de pleuras inflamadas, soplos cardíacos.
Otro aspecto que se puede evaluar es la expansión del tórax
durante la inspiración. Se apoyan las manos en la espalda, una a cada lado,
dejando el pulgar a la altura de la apófisis D10 y se le pide al paciente que
respire profundo.

La palpación del corazón
Si se realiza meticulosamente, puede proporcionar datos de extraordinaria utilidad. Debe preceder a la auscultación. "Tocando" el ventrículo podemos obtener información sobre:
Si se realiza meticulosamente, puede proporcionar datos de extraordinaria utilidad. Debe preceder a la auscultación. "Tocando" el ventrículo podemos obtener información sobre:
- El tamaño del corazón: si es normal, grande o está desplazado.
- Motilidad: normal, inmóvil o con latido diastólico.
- Si está aumentado, a expensas de qué cavidad lo hace: la izquierda, la
derecha o ambas.
- El carácter del latido cardiaco nos puede indicar si el tamaño del corazón
expresa: dilatación (sobrecarga de volumen), hipertrofia (sobrecarga de
presión) o insuficiencia cardíaca.
Lo primero a realizar en la palpación cardiaca es localizar el latido del ápex
(latido de la punta), para ello, la mano derecha del explorador, situado
siempre a la derecha del paciente, se coloca en el 5-EICI, en la línea
medio-clavicular, girando posteriormente el dedo medio hasta localizar la
posición exacta del máximo impulso, que corresponderá al latido de la punta.

Si a la palpacion percibimos agrandamiento del corazon a traves del roce de la punta en el 6to espacio intercostal, le calculamos en indice cardiotoacico al paciente para confirmarlo.
Como medir el índice cardiotorácico
El índice
cardiotorácico se utiliza en medicina para medir indirectamente el tamaño del
corazón utilizando una radiografía de tórax, PA (postero-anterior), porque una
placa AP (antero-posterior) puede dar como resultado una cardiomegalia falsa.
Para medir el índice cardiotorácico,
tienes que medir en la radiografía de tórax así:
1) Trácese una recta vertical que pase por el centro del
tórax.
2) Perpendicular a ella trace una horizontal que la una con
el contorno extremo derecho del corazón (A), y otra que la una con el contorno
extremo izquierdo (B).
3) Trace luego una horizontal desde el contorno interno de
la caja costal derecha hasta el de la izquierda, pasando tangencialmente por el
borde superior del Hemidiafragma derecho (C); sume las líneas A y B y divida
por C y obtendrá el índice cardiotorácico.
Este índice
debe ser de 0.50 o menos en personas mayores de cinco años, de 0.39 a 0.60
desde el segundo al quinto años, y de 0.49 a 0.64 durante el primer año.
Se considera
cardiomegalia cuando es mayor de 0.50.
ü 0.51-0.54 cardiomegalia leve
ü 0.55-0.59 cardiomegalia moderada
ü 0.60 o más cardiomegalia severa

Percusión.


La percusión nos ayuda a determinar si los tejidos subyacentes
están llenos con aire, líquidos o sólidos. La percusión del tórax se efectúa
con la técnica universal digito-digital de Gerhardt, excepto en la columna
vertebral donde se percute con la técnica unimanual. Dependiendo del grado de
insuflación de los pulmones podrá escucharse una distinta sonoridad. Se
recomienda percutir desde zonas de mayor sonoridad hacia aquellas con sonido
mate. De esta forma se delimita la base de los pulmones.
Los sonidos
obtenidos se caracterizan por:
Sonoridad
(resonancia): el ruido es grave y retumbante, como el golpe sobre el
parche de un tambor. Corresponde a la mayor parte del tórax, incluyendo el
esternón y la columna vertebral.
Matidez: seco
y apagado, de corta duración.
Ø En la
región paraesternal izquierda, entre el 3er y 5º espacio intercostal se percute
un área de matidez que corresponde al corazón.
Ø Cuando
existe una condensación pulmonar o un derrame pleural se escucha un sonido mate
al percutir la zona comprometida.
Ø Si el
paciente tiene un derrame pleural, y se examina sentado, presenta una matidez
en la base del pulmón afectado, que hacia la línea axilar asciende,
determinando una curva parabólica de convexidad superior (curva de Damoiseau).
Si el paciente cambia de posición, la matidez se desplaza en la medida que el
líquido no esté tabicado. El sonido mate de un derrame pleural se ha llamado
también matidez hídrica por el carácter seco o duro del sonido.
Timpanismo: sonido
con cierto timbre musical y resonante.
Ø Si existe
un neumotórax, el ruido que se obtiene al percutir es de una hipersonoridad. Si
el neumotórax es a tensión, el ruido podrá adquirir una tonalidad más timpánica
y el mediastino encontrarse un poco desplazado hacia el lado opuesto.
Ø En
pacientes asmáticos, que atrapan aire y tienen un tórax hiperinsuflado, o en
enfermos enfisematosos, la percusión de los pulmones es sonora o hipersonora.
No hay comentarios:
Publicar un comentario